Is de anticonceptiepil een risicofactor bij HPV?
Ja. Langdurig gebruik van de anticonceptiepil (langer dan 5 jaar) kan het risico op afwijkende cellen en baarmoederhalskanker vergroten. De pil zelf veroorzaakt geen HPV! Het gebruik van de anticonceptiepil gaat gepaard met het vaker voorkomen van een ectropion bij de baarmoedermond. De verwerking van oestrogenen lijkt tevens invloed te hebben en is een ingewikkeld proces.
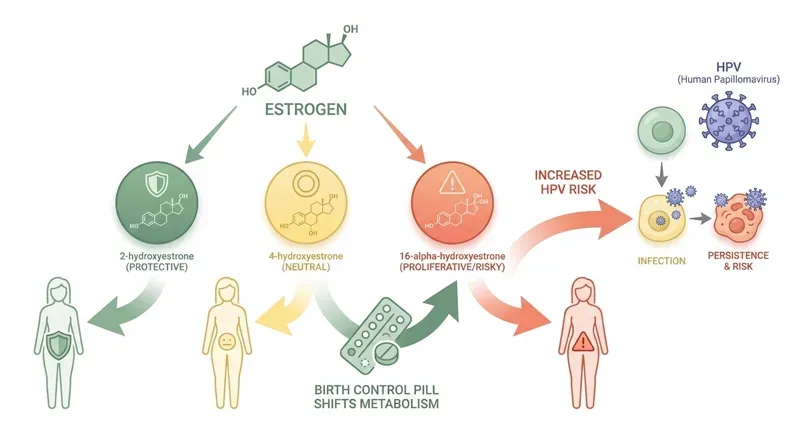
Oestrogenen en invloed op celveranderingen bij cellen gevoelig hiervoor
Om te begrijpen waarom de pil een risicofactor is bij HPV, moet je weten hoe het oestrogeenmetabolisme werkt. Oestrogeen wordt in je lichaam afgebroken via het CYP450-systeem in de lever. Daarbij ontstaan drie verschillende metabolieten, elk met een andere uitwerking:
- 2-hydroxy-oestron: De "goede" metaboliet. Deze variant heeft een beschermende werking en wordt geassocieerd met een lager risico op celafwijkingen.
- 4-hydroxy-oestron: Geassocieerd met tumorgroei. Deze metaboliet kan DNA-schade veroorzaken en de ontwikkeling van afwijkende cellen bevorderen.
- 16a-hydroxy-oestron: Geassocieerd met DNA-schade. Deze metaboliet bindt zich onomkeerbaar aan de oestrogeenreceptor en kan celproliferatie stimuleren.
De enzymen CYP1A1 en CYP2E1 zijn betrokken bij dit proces en zijn specifiek geassocieerd met cervicale neoplasie. Wanneer het oestrogeenmetabolisme verschuift richting de schadelijke routes (4-OH en 16a-OH), neemt het risico op celafwijkingen toe.
Oestrogeenmetabolieten vergeleken
| Metaboliet | Classificatie | Effect | Beïnvloed door |
|---|---|---|---|
| 2-hydroxy-oestron | Gunstig | Beschermende werking, lager risico celafwijkingen | DIM/I3C uit crucifere groenten |
| 4-hydroxy-oestron | Ongunstig | Bevordert tumorgroei, veroorzaakt DNA-schade | Genetische variaties (CYP1A1) |
| 16a-hydroxy-oestron | Ongunstig | Bindt onomkeerbaar aan receptor, stimuleert celgroei | Langdurig pilgebruik, overgewicht |
De pil als cofactor voor HPV
Het directe verband tussen de pil en HPV zit in het eiwit E7. Dit is een van de twee virale eiwitten (naast E6) die verantwoordelijk zijn voor het ontsporen van cellen. E7 heeft oestrogeen nodig als cofactor om effectief te functioneren.
Concreet betekent dit: oestrogeen onderdrukt de tumor-suppressorgenen p53 en pRb. Deze genen zijn normaal gesproken de bewakers van je cellen: ze zorgen ervoor dat beschadigde cellen worden gerepareerd of opgeruimd. Wanneer oestrogeen deze genen onderdrukt, kan het E7-eiwit ongestoord zijn gang gaan.
Het gevaar ontstaat wanneer zeer oncogene typen blijven bestaan, met name type 16. Op cellulair niveau spelen de oncoproteïnen E6 en E7 een sleutelrol, doordat ze de functie van antitumor verdedigingseiwitten verstoren.
Langdurig pilgebruik
Onderzoek toont aan dat bij gebruik van orale anticonceptiva (OAC) langer dan 5 jaar het risico op afwijkende cellen tot baarmoederhalskanker toegenomen. Dit risico neemt toe met de duur van het gebruik.
Het is belangrijk te benadrukken dat de pil op zichzelf geen baarmoederhalskanker veroorzaakt. Het verhoogde risico geldt specifiek bij vrouwen die ook HPV-positief zijn. Het is de combinatie van HPV-infectie en langdurig oestrogeengebruik die het risico verhoogt.
Dit betekent niet dat elke vrouw die de pil gebruikt en HPV-positief is, celafwijkingen zal ontwikkelen. Maar het is wel een factor om rekening mee te houden, vooral wanneer er al sprake is van CIN-afwijkingen.
Het spiraal: een beschermend alternatief
Interessant genoeg laat onderzoek zien dat het gebruik van een spiraal (IUD) juist een beschermend effect kan hebben. Een meta-analyse van 16 studies met meer dan 12.000 vrouwen toonde aan dat spiraalgebruik het risico op baarmoederhalskanker met 33% verlaagde.
Het vermoedelijke mechanisme is immuunstimulatie: de spiraal veroorzaakt een milde, chronische ontstekingsreactie in de baarmoeder, waardoor er meer immuuncellen aanwezig zijn die HPV-geinfecteerde cellen kunnen herkennen en opruimen.
Belangrijk bij CIN 2/3
Bij vrouwen met CIN 2 of CIN 3 die een spiraal hebben, kan het in sommige gevallen verstandig zijn om verwijdering van de spiraal te overwegen. Dit vanwege progesteron-receptorveranderingen die bij ernstigere afwijkingen een rol kunnen spelen. Dit is altijd een individuele afweging in overleg met je behandelaar.
lager risico op baarmoederhalskanker bij vrouwen met een spiraal (IUD), volgens een meta-analyse van 16 studies met meer dan 12.000 vrouwen.
Wat kun je doen?
Als je HPV-positief bent en de pil gebruikt, zijn er verschillende stappen die je kunt overwegen:
- Bespreek alternatieven met je huisarts: Een koperspiraal biedt anticonceptie zonder oestrogeen en heeft mogelijk een beschermend effect tegen baarmoederhalskanker.
- Optimaliseer je oestrogeenmetabolisme: Door dagelijks crucifere groenten te eten (broccoli, bloemkool, boerenkool) ondersteun je de omzetting richting de gunstige 2-hydroxy-oestron route. DIM-supplementen kunnen hierbij helpen.
- Versterk je immuunsysteem: Een sterk immuunsysteem kan het effect van oestrogeen op HPV deels compenseren. Focus op voeding, supplementen en leefstijl.
- Laat je regelmatig controleren: Bij langdurig pilgebruik en HPV is het extra belangrijk om regelmatig een uitstrijkje en HPV-test te laten doen.
Persoonlijk advies over anticonceptie en HPV
Anticonceptiekeuze is een persoonlijke afweging. Tijdens het intakegesprek bespreken we welke opties het beste passen bij jouw situatie en hoe we het oestrogeenmetabolisme kunnen optimaliseren.
Plan een intakegesprekVeelgestelde vragen
Moet ik direct stoppen met de pil als ik HPV heb?
Geldt het verhoogde risico ook voor de minipil?
Hoe helpt een spiraal tegen HPV?
Hoelang na het stoppen met de pil daalt het risico?
Vragen over jouw situatie?
Neem gerust contact met ons op voor persoonlijk advies over jouw HPV-diagnose.
Neem contact op