Lisexcisie (LEEP) of conisatie: effectiviteit, risico's en alternatieven
Een lisexcisie verwijdert de afwijkende cellen, maar niet altijd het virus. Bij 20-30% van de vrouwen blijft HPV aanwezig na de ingreep. Wat betekent dat voor jou?
Wat is een lisexcisie?
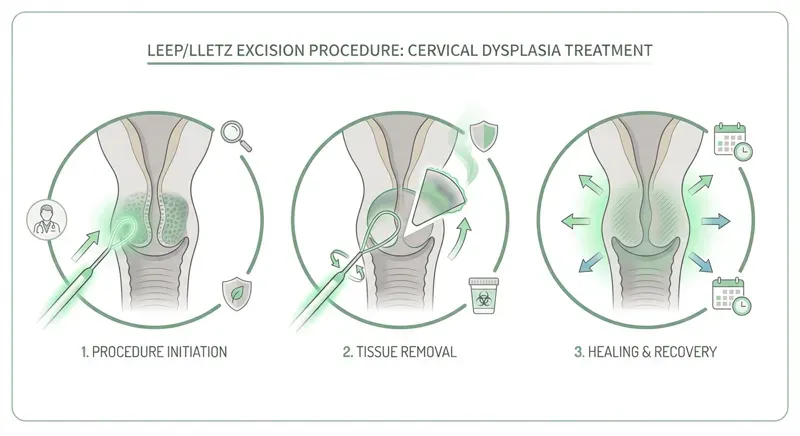
Een lisexcisie (ook wel LEEP of LLETZ genoemd) is een chirurgische ingreep waarbij een dun elektrisch draadje (lis) wordt gebruikt om het afwijkende weefsel van de baarmoedermond te verwijderen. Het is de meest uitgevoerde behandeling bij CIN 2 en CIN 3 in Nederland.
De ingreep wordt doorgaans uitgevoerd onder plaatselijke verdoving bij de gynaecoloog. Het verwijderde weefsel wordt naar het laboratorium gestuurd voor onderzoek. De bedoeling is om alle afwijkende cellen in één keer te verwijderen.
Voor veel vrouwen is de lisexcisie een effectieve behandeling. Maar het is belangrijk om te begrijpen dat de ingreep beperkingen heeft, met name als het gaat om het onderliggende HPV-virus.
Hoe effectief is een lisexcisie?
Een lisexcisie verwijdert de afwijkende cellen in de meeste gevallen succesvol. Maar de statistieken vertellen een genuanceerder verhaal dan je misschien verwacht.
van de snijranden is niet vrij van CIN en/of HPV-virussen na een lisexcisie. Dit bleek uit een meta-analyse van 66 studies met 35.000 vrouwen.
Bron: Meta-analyse, 66 studies, 35.000 vrouwen
Dit betekent dat bij bijna een kwart van de vrouwen de afwijkende cellen niet volledig zijn verwijderd. De snijranden bevatten nog CIN-weefsel, wat het risico op terugkeer verhoogt.
positieve snijranden na lisexcisie in een studie uit 2020 met 1.000 patiënten.
Bron: Studie 2020, 1.000 patiënten
Effectiviteit lisexcisie in cijfers
| Gegeven | Percentage | Bron |
|---|---|---|
| Positieve snijranden | 11,2% | Studie 2020, 1.000 patiënten |
| Snijranden niet vrij van CIN | 23% | Meta-analyse 66 studies, 35.000 vrouwen |
| HPV-persistentie na lisexcisie | 15% | Diverse studies |
| CIN2+ ontwikkeling na lisexcisie | 23% | Lange-termijn follow-up |
Waarom komt HPV terug na een lisexcisie?
Een lisexcisie verwijdert het afwijkende weefsel, maar niet noodzakelijk het HPV-virus. Het virus kan zich bevinden in cellen rondom het behandelde gebied, in de vaginawand of elders in het genitale gebied. Dit verklaart waarom HPV na een lisexcisie kan persisteren of terugkeren.
risico dat HPV aanwezig blijft na een lisexcisie. Het virus bevindt zich niet alleen in de verwijderde cellen, maar kan ook in omliggend weefsel aanwezig zijn.
Bijzonder zorgwekkend zijn de cijfers rondom HPV 16, het meest agressieve HPV-type:
van de vrouwen die na lisexcisie nog HPV 16-positief waren, kreeg CIN-terugkeer binnen 18 maanden. HPV 16 dat na behandeling aanwezig blijft, is een sterke voorspeller van recidief.
Dit onderstreept het belang van HPV-monitoring na een lisexcisie. Niet alleen het weefsel, maar ook het virus moet worden gevolgd. Een negatieve controle op celniveau is niet genoeg als het virus nog aanwezig is.
Risico's en gevolgen van een lisexcisie
Naast het risico op onvolledige verwijdering en HPV-persistentie zijn er andere gevolgen waar je rekening mee moet houden:
- Littekenweefsel: De lisexcisie laat littekenweefsel achter op de baarmoedermond. Dit kan de elasticiteit verminderen en klachten geven bij een eventuele zwangerschap.
- Risico op vroeggeboorte: Doordat weefsel van de baarmoedermond wordt verwijderd, kan de baarmoedermond korter en zwakker worden. Dit verhoogt het risico op vroeggeboorte bij een toekomstige zwangerschap.
- CIN-terugkeer: 23% van de vrouwen ontwikkelt CIN2+ na een lisexcisie, ondanks dat de afwijkende cellen zijn verwijderd.
- Leeftijd als risicofactor: Bij vrouwen ouder dan 35 jaar is het risico op terugkeer van afwijkende cellen na lisexcisie bijna 5x zo groot.
- Langdurige follow-up nodig: Na een lisexcisie moet je 10 jaar worden gevolgd met regelmatige controles.
zo groot is het risico op terugkeer van afwijkende cellen na lisexcisie bij vrouwen ouder dan 35 jaar.
HPV nog positief na lisexcisie: wat nu?
Als je na een lisexcisie nog steeds HPV-positief bent, is dat begrijpelijk frustrerend. Je hebt een ingreep ondergaan, maar het virus is niet weg. Dit komt vaker voor dan je denkt en het is belangrijk om te weten dat er vervolgstappen mogelijk zijn.
Actieplan na lisexcisie met persisterend HPV
Laat een kwantitatieve HPV-test doen
Weet welk HPV-type nog aanwezig is en hoe hoog de virale belasting is. Dit bepaalt het risico op terugkeer. Met name HPV 16 vereist extra alertheid: 94% kans op CIN-terugkeer binnen 18 maanden.
Versterk je immuunsysteem gericht
Na een lisexcisie is het extra belangrijk om je immuunsysteem te ondersteunen. Gerichte supplementen, goede voeding en stressreductie helpen je lichaam het resterende virus op te ruimen.
Elimineer risicofactoren
Stop met roken, heroverweeg de anticonceptiepil, reduceer stress. Deze factoren bemoeilijken het opruimen van HPV na de ingreep.
Overweeg de escharotische behandeling
De escharotische behandeling kan aanvullend worden ingezet na een lisexcisie. Het behandelt eventueel resterend afwijkend weefsel en kan ook littekenweefsel van de eerdere ingreep verbeteren.
Laat je partner testen
Herbesmetting via je partner kan een reden zijn waarom HPV terugkeert na de lisexcisie. Een sperma- en penistest geeft duidelijkheid.
Monitor regelmatig
Na een lisexcisie moet je 10 jaar worden gevolgd. Laat niet alleen het celbeeld, maar ook de virale belasting monitoren via een kwantitatieve HPV-test.
Alternatieven voor de lisexcisie
De lisexcisie is niet de enige optie. Afhankelijk van je situatie kunnen er alternatieven zijn:
- Escharotische behandeling: Een niet-invasieve behandeling die afwijkende cellen gericht verwijdert zonder littekenweefsel achter te laten. Bijzonder geschikt bij CIN 1 en vroege CIN 2, en als aanvulling na een lisexcisie.
- Immuuntherapie: Het gericht versterken van het immuunsysteem via supplementen, voeding en leefstijlaanpassingen om het virus op te ruimen.
- Combinatieaanpak: Bij HPV Health combineren we meerdere benaderingen voor het beste resultaat: lokale behandeling, immuunondersteuning en monitoring.
Belangrijk: de escharotische behandeling is geen vervanging voor een lisexcisie bij ernstige afwijkingen die directe verwijdering vereisen. Het is een aanvullende of alternatieve benadering, afhankelijk van de ernst en het stadium van de afwijkingen.
HPV nog positief na lisexcisie? Of wil je een alternatief?
Bij HPV Health helpen we vrouwen die na een lisexcisie nog HPV-positief zijn, of die een alternatieve aanpak zoeken. Met uitgebreide diagnostiek en een behandelplan op maat werken we aan het opruimen van het virus.
Plan een intakegesprekErvaringen na lisexcisie
“Het littekenweefsel van de lisexcisie is ook verdwenen. Na mijn LEEP-behandeling bleef het HPV-virus aanwezig en had ik last van het littekenweefsel. De escharotische behandeling heeft niet alleen het virus aangepakt, maar ook het litteken is hersteld. Dat had ik niet verwacht.”
Anja
PAP3A hrHPV, post-LEEP, PAP1, HPV negatief
“Ik was doorverwezen voor een lisexcisie, maar wilde eerst een alternatief proberen. Na het traject bij HPV Health was mijn uitstrijkje schoon. Zelfs mijn gynaecoloog was onder de indruk van het resultaat.”
Nathalie
CIN2/3, PAP1, HPV negatief
Lisexcisie vs. escharotische behandeling
Vergelijking behandelingen
| Kenmerk | Lisexcisie (LEEP) of conisatie | Escharotische behandeling |
|---|---|---|
| Methode | Chirurgisch (elektrische lis) | Lokale applicatie tinctuur |
| Verdoving | Plaatselijke verdoving nodig | Niet nodig |
| Littekenweefsel | Ja | Nee |
| Impact op kinderwens | Risico op vroeggeboorte | Geen nadelig effect |
| HPV-virus aanpak | Niet direct | Ondersteunend via immuunsysteem |
| Hersteltijd | Enkele weken | Geen |
| Geschikt bij | CIN 2/3, ernstige afwijkingen | CIN 1, vroege CIN 2, post-LEEP |
Veelgestelde vragen
Hoe lang duurt het herstel na een lisexcisie?
Kan ik na een lisexcisie nog zwanger worden?
Hoe groot is de kans dat CIN terugkomt na een lisexcisie?
Moet ik na een lisexcisie nog op controle?
Kan de escharotische behandeling worden ingezet na een eerdere lisexcisie?
Klaar voor de volgende stap?
Plan een intakegesprek en ontdek welke holistische behandeling bij jou past.
Plan een intake